
高血圧合併の高尿酸血症治療の重要性
𡈽橋 卓也 先生
社会医療法人 製鉄記念八幡病院 理事長
高血圧患者における高尿酸血症の実態
わが国の高血圧患者数は約4,300万人と推定される1)。これに対し、高尿酸血症の推定患者数は約1,000万人であるが2)、高血圧患者には、脂質異常症、耐糖能異常などに加えて高尿酸血症の合併も多く、高血圧専門外来に通院中の降圧薬服用患者における高尿酸血症の頻度は23.4%(男性40.6%、女性8.6%)と報告されている3)。特に、降圧薬を3剤以上服用している高尿酸血症の患者は37.3%に上るが(図1)3)、その要因としてメタボリックシンドロームに代表される代謝異常の集積した患者では高尿酸血症が多いこと、尿酸値を上昇させやすい利尿薬の使用が多いことが挙げられる。実際に3剤以上の降圧薬服用者の52.5%にサイアザイド系またはループ系利尿薬が投与されていた3)。
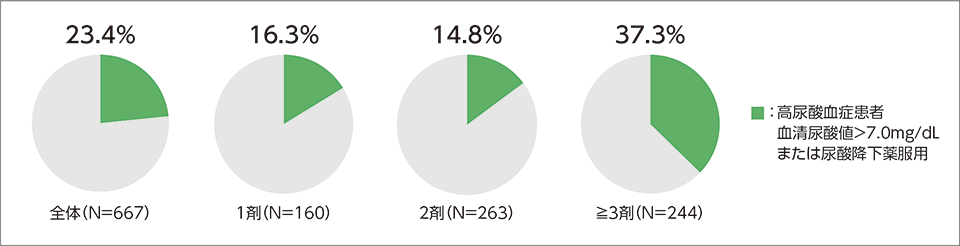
図1
高血圧患者における降圧薬服用数と高尿酸血症の頻度
文献3)より引用
高尿酸血症は高血圧さらには
心血管イベント発症のリスク因子となるか?
国内外の疫学研究からは、高尿酸血症そのものが高血圧発症のリスクとなることも明らかとなってきている。わが国の観察研究では、6年間の追跡により血清尿酸値上昇とともに高血圧発症率も上昇し4)、国内外25研究を対象としたメタ解析では、高尿酸血症患者における高血圧発症の相対リスクが1.48と有意に高かったことも報告されている5)。
さらに近年、血清尿酸値上昇に関連する遺伝子型を操作変数として、心血管イベントリスクとの因果関係を検討するメンデルランダム化解析を用いた研究が複数行われている。結果は一定ではないが、2021年の報告では、遺伝的に予測した尿酸値1SD(1.35mg/dL)上昇当たり心血管イベントリスクが1.19倍増加し、3分の1は血圧上昇を介したリスク増加であったことが明らかとなっている6)。
また、ランダム化比較試験(RCT)のシステマティックレビューとメタ解析では、心血管病既往者では尿酸降下療法により主要心血管イベントを有意に低減(オッズ比0.40)させることが報告され6)、尿酸降下療法が心血管イベントリスク抑制に寄与する可能性が示唆される。
しかしながら、国内外の観察研究からネガティブな結果も得られていることから2018年12月に改訂された『高尿酸血症・痛風の治療ガイドライン第3版』7)では、高尿酸血症合併高血圧患者に対して、生命予後ならびに心血管病発症リスクの軽減を目的とした尿酸降下薬の使用は積極的には推奨できない[エビデンスの強さ:D(非常に弱い)]とされ、今後のエビデンスの積み重ねが求められる。
高尿酸血症合併高血圧患者に対する
生活指導の工夫
『高尿酸血症・痛風の治療ガイドライン第3版』7)では血清尿酸値が7.0mg/dLを超える場合に生活指導を開始することを提唱しており、高血圧を合併する場合も同様である。
生活指導の項目としては、摂取エネルギーの適正化による肥満の是正、プリン体・果糖の摂取制限、飲酒制限、習慣的な有酸素運動などが挙げられるが、プリン体1日摂取量400mg制限は容易ではなく、尿酸の8割が体内合成されることを踏まえても肥満の是正と飲酒制限を重視すべきだと考える。
尿のpHが低い場合は、尿酸の尿への溶解度を上げるためにアルカリ性食品の摂取を推奨し、尿酸濃度を低下させるため、十分な水分摂取により尿量を1日2,000mL以上確保することも推奨される。
当院では、血圧、血清尿酸値の上昇リスクを可視化しスコアリングする「塩分チェックシート」、「尿酸チェックシート」(図2)を作成し、患者個々に目標を設定することにより行動変容につなげている。患者にとって「漬物は控えてください」などのネガティブな提案よりも、「野菜・海藻類をたくさん摂りましょう」などのポジティブな提案のほうが受け入れやすい。無理のない範囲で少しずつ生活習慣の是正を促し、治療継続につなげることが重要である。
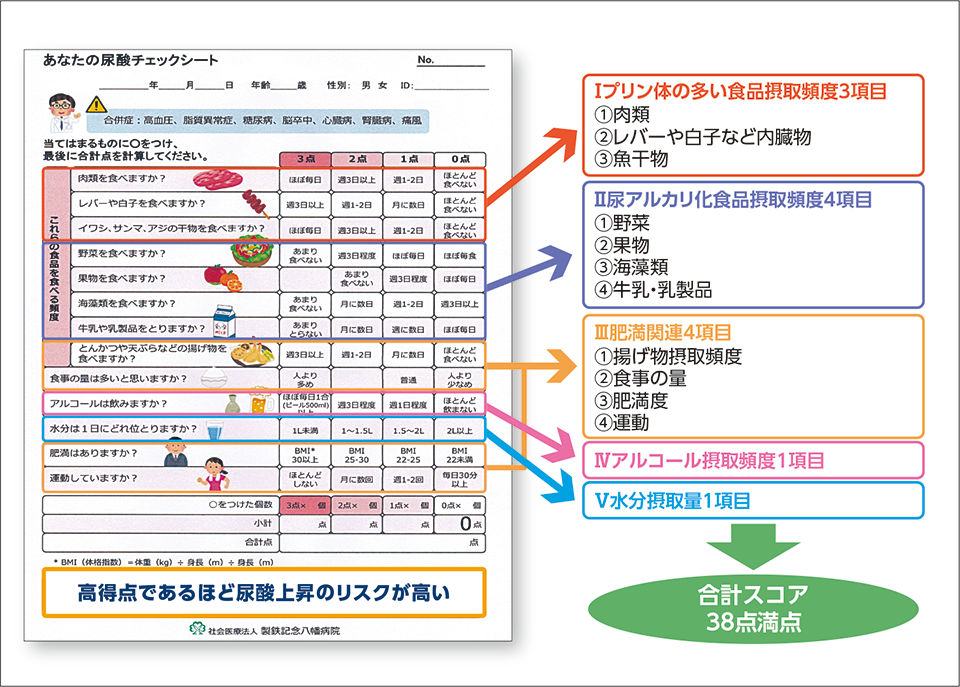
図2
尿酸チェックシート(尿酸上昇リスク13項目)
𡈽橋先生ご提供
高尿酸血症を考慮した降圧薬選択の重要性
『高血圧治療ガイドライン2019』1)には、高尿酸血症を合併する高血圧患者では、血清尿酸値8.0mg/dL以上で尿酸降下薬の開始を考慮し、管理目標を6.0mg/dL以下とすると記述されている。
尿酸代謝へ配慮した降圧薬の選択が重要となるが、Ca拮抗薬、アンジオテンシンⅡ受容体拮抗薬(ARB)、アンジオテンシン変換酵素(ACE)阻害薬は基本的に尿酸代謝に影響を与えない。特にARBのロサルタンは尿酸排泄促進作用を有することが知られており、処方実態を踏まえるとCa拮抗薬+ロサルタン併用が有用である。逆に、利尿薬はサイアザイド系、ループ系いずれも血清尿酸値を上昇させ、β遮断薬も上昇の可能性がある。
メタボリックシンドロームを背景にもつ高尿酸血症合併の高血圧患者は食塩感受性が高く、Ca拮抗薬+ARBで治療に難渋する場合は利尿薬の追加が有効であるが、血清尿酸値の推移には注意を要する。
こうして高血圧を治療するなかで、腎機能の指標の一つとして血清尿酸値をモニタリングすることはとても重要となり、さらに尿pHも併せて観察するとよい。各種検査数値の推移を患者と共有することは治療継続のモチベーション維持につながり、尿酸降下薬の投与を開始する場合も患者の納得を得やすい点で有用である。
References
1) 日本高血圧学会高血圧治療ガイドライン作成委員会(編).高血圧治療ガイドライン2019.東京:ライフサイエンス出版;2019.
2) 生活習慣病の調査・統計.一般社団法人 日本生活習慣病予防協会 http://www.seikatsusyukanbyo.com/statistics/disease/hyperuricemia/
3) 榊美奈子,他.痛風と核酸代謝.2013;37:103-9.
4) Kansui Y, et al. J Hypertens. 2018;36:1499-505.
5) Wang J, et al. PLoS One. 2014;9:e114259.
6) Gill D, et al. Hypertension. 2021;77:383-92.
7) 日本痛風・核酸代謝学会ガイドライン改訂委員会(編).高尿酸血症・痛風の治療ガイドライン第3版.東京:診断と治療社;2018.



