

新型コロナウイルス感染症と生活習慣病
〜高尿酸血症を中心に〜
新型コロナウイルス感染症(COVID-19)は、わが国では2020年1月15日に最初の感染者が報告され、またたく間にパンデミックへと発展して2年半以上が経過した。さまざまな基礎的・臨床的知見が蓄積されるなか、生活習慣病を中心とした重症化リスク因子も明らかとなりつつあり、ワクチンや治療薬の開発とともにコントロール可能な感染症へとなることが期待される。今回はCOVID-19と生活習慣病をテーマに、本領域のエキスパートに討議いただいた。
(2022年9月19日収録)
COVID-19の疫学と動向
松本先生
現在、世界におけるCOVID-19の感染者数はおよそ6億人に到達しています1)。最多は米国の9,270万人1)で、人口の4人に1人に相当しますが、これはあくまで検査による確定診断例であり、実際の感染者数はさらに多いと推測されます。日本においては、第7波の最中にあって累計の新規陽性者数が2,000万人を超え2)、抗体測定による推定陽性者数も含めれば日本人の2人に1人は感染している可能性があります(図1)。
現在のオミクロン株は感染・伝播性が高い一方、重症化率は低い可能性が示唆されていますが、確かにアルファ株、デルタ株に比べ肺炎が減少し、血中酸素飽和度低下による入院例も減りました。ただ、感染者数が多いことと、感染が高齢者中心となったことで死者数は増えています。東京都のモニタリング会議の資料3)をみても、オミクロン株移行後の入院患者は約8割が高齢者で、基礎疾患が悪化し、腎不全や心不全、肺炎などで死亡するケースが増えています。
さらに医療現場においては、高齢入院患者が増えたことで介護の負担が増加し、感染・伝播性が高い特徴から発熱外来では受診困難例が増加し、医療従事者の感染も起きるなど、大きな混乱がもたらされているのが第7波の状況です。
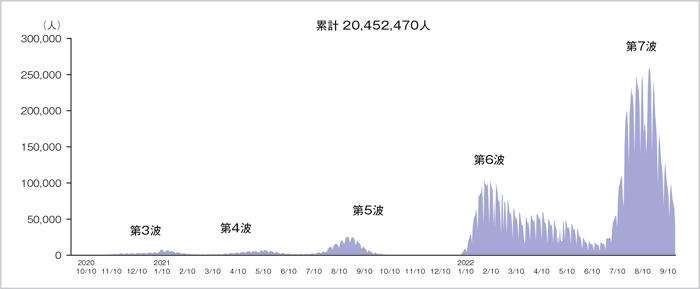
図1:国内の新型コロナウイルス感染症の新規陽性者数(2022年9月19日現在)
厚生労働省オープンデータを基に松本先生ご作成
https://www.mhlw.go.jp/stf/covid-19/open-data.html
宮崎先生
ありがとうございます。第7波でも死亡例が減らず、医療現場が混乱している状況ということですが、治療薬についてはいかがでしょう。
松本先生
最初に抗ウイルス薬のレムデシビルが承認され、炎症抑制のためのデキサメタゾンやバリシチニブ、中和抗体薬としてはカシリビマブ/イムデビマブとソトロビマブが使用可能となり、IL-6阻害薬トシリズマブも適応を取得しています。
ただし、経口薬に関してはかなり適応が限定されているという問題があります。現在、2剤(モルヌピラビルとニルマトレルビル/リトナビル)が承認されていますが、これらは検査で陽性かつ重症化リスクがあり、発症5日以内かつ併用薬や禁忌薬の状況をクリアすることが使用条件となっています。
宮崎先生
なるほど。今後の見通しについては、松本先生はどのようにお考えですか。第7波が落ち着き、よい方向へ向かうことが期待されますか。
松本先生
そこは楽観視できないところですね。さらなる変異株の出現やオミクロン株対応ワクチンが継続的に有効性を保てるかどうかが懸念されます。COVID-19に対する社会の警戒感が薄れ、対策に緩みがではじめているのも懸念材料です。
肥満・生活習慣病とCOVID-19との関係
宮崎先生
それでは次に私から、COVID-19と生活習慣病の関係について、高尿酸血症のトピックも交えてご紹介します。
近年、生活習慣病の推定患者数は増加していますが、これには過食や運動不足による体重増加と内臓脂肪蓄積が大きく関与しています。内臓脂肪における脂肪細胞はかつてはエネルギーの貯蔵庫と考えられていましたが、その後、種々のアディポサイトカインの異常分泌をきたすことがわかってきました。
脂肪細胞によるアディポサイトカインの分泌亢進によりもたらされる疾患には、高血圧、脂質異常症、耐糖能異常とそれにより惹起される脳・心血管イベントのみならず、高尿酸血症も含まれます(図2)。少し古いデータではありますが、BMI(Body Mass Index)30以上の群では血清尿酸値が7.0mg/dL以上の頻度が高かったとする報告もあり4)、高尿酸血症は肥満に基づく生活習慣病の一種と捉えることができます。
また、COVID-19においても、肥満が重症化リスクとなり得る可能性が注目されており、海外データでは肥満はCOVID-19入院患者の死亡率を倍化させること5)、国内データではBMI 30以上は人口の5%に過ぎないもののECMO使用症例の32.6%を占めていたことが報告されています6)。
肥満がCOVID-19を重症化させる理由としては、アディポサイトカインの分泌亢進による慢性炎症の持続がサイトカインストームを引き起こしやすい、脂肪蓄積による胸郭の圧迫や内臓脂肪による横隔膜の挙上が呼吸機能低下を呈しやすい、SARS-CoV-2ウイルスの侵入口となるアンギオテンシン変換酵素2(angiotensin converting enzyme 2:ACE2)受容体が脂肪細胞にも高分布している、そもそも合併症が多い、といったことが想定されます。
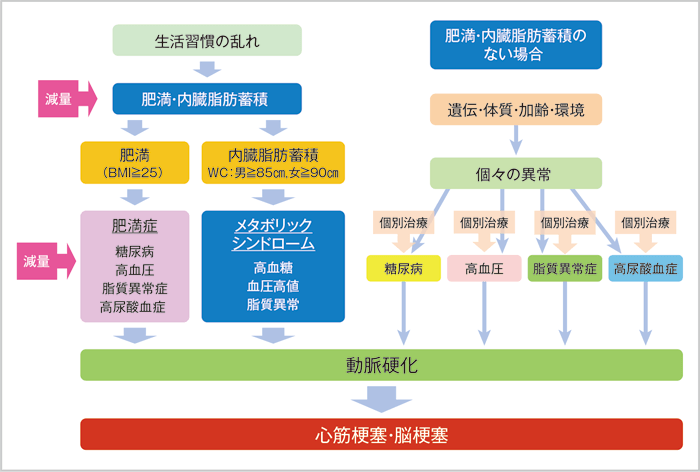
図2:肥満・内臓脂肪蓄積の有無による疾患の発症と治療の違い
WC:腹囲(waist circumference)
宮崎先生ご提供
松本先生
現在、オミクロン株流行下では高齢の入院患者が中心ですが、アルファ株、デルタ株の頃の入院患者は40歳代、50歳代の男性かつ肥満の患者が目立ちました。そこにはワクチン接種が普及していなかったことも関係しているかもしれませんが、男性で肥満があると本当に重症化するのだと強く印象に残ったものです。肥満のある方で入院中、突然肺塞栓症を起こし、急に悪化してお亡くなりになる事例にも遭遇しましたからね。
そういった患者さんの臨床的背景として、高血圧や糖尿病、脂質異常症などの基礎疾患を有している方が多いのが特徴です。それらが厚生労働省の重症化リスク因子7)として指定されたわけですが、実際のところ、重症化の機序は明らかにはなっていません。そこは宮崎先生がおっしゃられた、肥満が土台にあって、それにより内臓脂肪関係の炎症が惹起され、さまざまな因子を増幅させ重症化につながるとの理解でよいでしょうか。
宮崎先生
そうだと思います。男性が重症化しやすいのは、体重が同じでも女性より内臓脂肪を蓄積しやすいためで、内臓脂肪が増加して炎症性サイトカインが増殖するなど免疫異常がすでに生じているところにウイルスが感染すると、サイトカインストームを起こしやすいとされています。オミクロン株になって肥満者の重症化が少なくなったのは、オミクロン株はアルファ株やデルタ株に比べ肺炎を起こしにくく、内臓脂肪にウイルスが侵入しにくくなったためではないかと思います。肺塞栓症はアディポサイトカインの1つであるプラスミノーゲン活性化抑制因子-1(PAI-1)により血液凝固が亢進し、血栓リスクが高まっている可能性があります。
血清尿酸値とCOVID-19との関係
宮崎先生
また、日本生活習慣病予防協会が2020年に医師338名を対象に実施したアンケート調査では、コロナ禍においては受診抑制傾向にあった期間中でも、およそ3割の医師が高尿酸血症・痛風の新規患者が増えたと回答しており8)、これはコロナ禍で活動量が減り、食生活が変化したことで体重増加や内臓脂肪蓄積が影響しているためと考えられます。
さらに、血清尿酸値とCOVID-19重症化リスクの関係に注目すると、いくつかの興味深い報告があります。これらはいずれも海外のCOVID-19による入院患者を対象としたデータですが、男性では血清尿酸値が低値である場合に重症化しやすい9)、逆に血清尿酸値が上昇するにつれ入院時死亡率が上昇する10)、さらに血清尿酸値は低値でも高値でもICUへの入院や人工呼吸器導入、死亡と関連する(図3)11)ことなどが報告されています。
我々はこれまで、脳・心血管イベントの予防目的として肥満の改善を訴え続けてきましたが、ここにきて血清尿酸値異常もCOVID-19の重症化リスク因子の1つではないかと注目しています。つまり食事療法、運動療法による体重の減少は、生活習慣病の進展抑制のみならず、感染症の重症化予防という観点でも重要であると認識する必要があるでしょう。
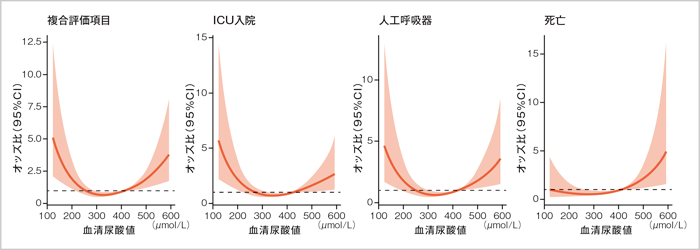
図3:COVID-19入院時の血清尿酸値と重症化の関連
文献11)より改変・引用
松本先生
なるほど。今のところ厚生労働省の重症化リスク因子7)に高尿酸血症は入っていませんが、血清尿酸値異常とCOVID-19重症化の機序について、先生はどのような考えをおもちですか。
宮崎先生
そこは、これまでの報告においてもまだ詳細は明らかになっていないようです。ただ、ACE2は腎臓の近位尿細管にも多く発現しますから、COVID-19により近位尿細管が障害され、尿酸排泄量に影響を及ぼしているとする考察が多いですね。つまり今のところ、血清尿酸値異常は重症化の原因ではなく結果ではないかと考えられますが、そこはまだまだ議論の余地のあるところだと思います。
COVID-19から浮上した課題
宮崎先生
さきほど松本先生から、この先第7波が落ち着く可能性はあるものの、COVID-19に対しては楽観視できないというご指摘をいただきました。先生はこれから先のCOVID-19対策として、どのような課題があるとお感じですか。
松本先生
COVID-19を5類感染症のインフルエンザと同じような扱いにすることができるかだと思います(表1)。そのためには、まずはCOVID-19を発症した患者さんがどの医療機関でも受診できる体制が必要です。現在、発熱外来を設けている施設のみCOVID-19に対応している状況ですが、発熱患者を診ている施設は全体の2〜3割程度です。今後、インフルエンザのシーズンを迎えて、対応可能な医療機関にインフルエンザの患者さんも集中すると予想されますが、インフルエンザの治療は発症後48時間以内に使用しないと治療薬の有効性が期待できません。つまりインフルエンザの治療も遅れ、COVID-19の経口薬も発症5日以内に服用しないと効果が期待できないため、地域の感染症を診る医療体制はかなり厳しくなるおそれがあります。
ワクチンも徐々に接種率が低下してきていますが、打つ人が少なくなれば公衆衛生的な予防効果も下がります。できれば1年に1回程度の接種で有効性が保てる、長期間抗体価が下がらないワクチンの開発が期待されますし、経口薬については重症化リスクがなくても服用可能となれば、国民の安心感は高まるでしょう。
さらには感染者、濃厚接触者の隔離条件が緩和されていくことも、社会活動を徐々にコロナ禍以前に戻していくために重要と考えます。

表1:COVID-19対策における今後の課題
松本先生ご提供
宮崎先生
さきほど松本先生は、COVID-19に対する社会の警戒感が薄れつつあるともおっしゃっていました。インフルエンザと相応の治療体制の構築と整備が進まないことには、まだまだ気を緩めることはできない状況ですね。
松本先生
感染症はそのときどきで新規のものが起こっては大騒動となり、喉元過ぎれば熱さを忘れるの繰り返しです。今回のCOVID-19も、第1波、第2波の頃には社会全体に緊張感が走りましたが、新規感染者が減少傾向になると途端に楽観的となり、第7波になった今、人々の捉え方も変わってきていると実感しています。
ただ、オミクロン株になって致死率が0.1%と最初の武漢株に比べて10分の1以下になりましたが、感染者数は10倍以上ですから、結局、死者数は過去最多になっているわけです。軽症者が増えているといっても社会全体で捉えればその被害は深刻です。
おそらく今後はwithコロナの社会へと移っていくと思われますが、この数年に及ぶCOVID-19のさまざまな経験を踏まえ、感染症に対する意識を高め、医療体制を整備して、また新たな感染症が起こったときに社会経済の混乱を最小限にくい止めることを目指していく必要があります。そこは国や自治体だけでなく市民一人一人が自分ごととして考え、対策を行っていくことが求められていると思います。
宮崎先生
そうですね。生活習慣病についても同じようなことがいえて、将来の健康リスクについてしっかり備えをしておくことが重要です。これまで肥満、特に内臓脂肪型肥満は慢性的な経過で生活習慣病を引き起こし、重篤な疾患を起こすと考えられていましたが、今回のCOVID-19のような急性疾患にもハイリスクであることがわかりました。
私は今、健診事業にも携わっていますから、まずはしっかりと健診を受け、血糖、血圧、脂質、尿酸値などのデータから将来の健康リスクについて把握すること、さらには日常生活のなかでリスクを低減するための啓発を重視しています。
また、生活習慣病予防協会では現在、前 理事長(現 名誉会長)の池田義雄先生が多くの医学的データから導き出された「一無、二少、三多」というスローガンを提唱しています。一無というのは無煙(禁煙)、二少は少食、少酒、三多は多動(運動をする)、多休(しっかり休む、よく寝る)、多接(コミュニケーションをとる)を意味します。
COVID-19を経験して、肥満や生活習慣病が重症化リスク因子となることは社会に知れ渡りました。今後はこの「一無、二少、三多」をさらに普及させ、COVID-19を重症化させないためにも有用な手段であるとの視点で、さらなる啓発を行い、臨床の最前線の先生方とも共有していきたいと思います。
松本先生、本日はお忙しいなかありがとうございました。
松本先生
こちらこそ、ありがとうございました。
References
1) World Health Organization.WHO Coronavirus(COVID-19)Dashboard.https://covid19.who.int/
2) 厚生労働省.データからわかる-新型コロナウイルス感染症情報-.https://covid19.mhlw.go.jp/(閲覧:2022-10-26)
3) 東京都防災ホームページ.専門家によるモニタリングコメント・意見【感染状況】.https://www.bousai.metro.tokyo.lg.jp/_res/projects/default_project/_page_/001/022/091/100/20220901_04.pdf(閲覧:2022-10-26)
4) 細谷龍男,他.肥満研究.1998;4:79-85.
5) Czernichow S,et al.Obesity (Silver Spring).2020;28:2282-9.
6) NPO法人日本ECMOnet.COVID-19重症患者状況の集計.https://crisis.ecmonet.jp/
7) 厚生労働省.新型コロナウイルス感染症(COVID-19)診療の手引き第8.1版.https://www.mhlw.go.jp/content/000936655.pdf(閲覧:2022-10-26)
8) 一般社団法人日本生活習慣病予防協会.新型コロナウイルス感染症対策としてのステイホームやリモートワークが高尿酸血症や痛風の有病率および受診率に及ぼす影響―医師338名への緊急アンケートから見えてきた現状―.https://seikatsusyukanbyo.com/calendar/2020/010284.php(閲覧:2022-10-26)
9) Hu F,et al.BMC Endocr Disord.2021;21:97.
10) Chauhan K,et al.Am J Nephrol.2022;53:78-86.
11) Chen B,et al.Front Endocrinol.2021;12:633767.




宮崎先生
本日は感染症をご専門とされる松本先生をお迎えし、「新型コロナウイルス感染症と生活習慣病~高尿酸血症を中心に~」についてお話を伺いたいと思います。まずは松本先生、COVID-19についてこれまでの振り返りをお願いします。