
尿酸とは何か
尿酸はプリン体の最終代謝産物であり、プリン体とはプリン環という化学構造をもつ物質の総称である。プリン体は核酸やアデノシン三リン酸(ATP)の構成成分であり、「細胞の新陳代謝」と「エネルギー代謝」により産生される。細胞の新陳代謝においては、古い細胞の分解時にRNAやDNAといった核酸が放出され、その核酸が分解されてプリン体が生じる。
一方のエネルギー代謝では、 通常であればATPがアデノシン二リン酸(ADP)へ分解された後にATPへ再合成される。しかし、激しい運動などによりATPが大量に使われた場合にはこの過程が間に合わず、再利用されるはずのプリン体が余る。いずれも生きていくうえで必要不可欠な代謝であり、生きている限りプリン体は産生される。そしてプリン体は肝臓で分解されて、尿酸がつくられ続けるのである。
通常、体内には常に1,200mg程度の尿酸が蓄積されており、「尿酸プール」と呼ばれている。尿酸プールには、体内でつくられたプリン体から約550〜600mgの尿酸と、食事に含まれるプリン体から約100〜150mgの尿酸が加わり、同量の約700mgが毎日排泄されている。その約3分の2が腎臓に、残りのほとんどは腸管に入り、尿中・便中に排泄される。血清尿酸値は血液中の尿酸の濃度のことであり、その上昇は尿酸プールのバランスの崩壊、つまりプリン体の過剰摂取、尿酸の産生過剰あるいは排泄低下に起因する。
高尿酸血症は尿酸が結晶化し沈着しやすい状態
「高尿酸血症・痛風の治療ガイドライン第3版」では、 血清尿酸値が7.0mg/dLを超えた状態を高尿酸血症と定義している1)。尿酸は血液などの体液に溶けにくく、7.0mg/dLを超えると溶けきれなかった尿酸が結晶をつくり、関節や皮下組織、腎臓、尿路などに沈着しはじめるからである。高尿酸血症はその原因により3つのタイプに分類される。尿酸の排泄機能の低下により尿酸が過剰になってしまう「尿酸排泄低下型」、尿酸の産生量が多く排泄が追い付かない「尿酸産生過剰型」、尿酸の産生量が多く、かつ排泄機能も低下している「混合型」である。日本人では約6割が尿酸排泄低下型であり、尿酸産生過剰型が1割、混合型が3割といわれている。なお近年、腎臓や腸管からの尿酸排泄に関与するトランスポーターABCG2の機能低下により、腸管からの尿酸排泄が低下するタイプの高尿酸血症が報告された2)。そのため「腎外排泄低下型」の概念が加わり、「尿酸排泄低下型」「腎負荷型(尿酸産生過剰型と腎外排泄低下型)」「混合型」という新たな病型分類が提唱されている1)。
一方、血清尿酸値が低すぎる「低尿酸血症」も存在する。「腎性低尿酸血症診療ガイドライン第1版」では、血清尿酸値が2.0mg/dL以下を低尿酸血症と定義している3)。低尿酸血症の原因は大きく2つに分けられる。キサンチンオキシダーゼという尿酸産生に重要な役割を果たす酵素が先天的に欠損している「キサンチン尿症」と、尿酸の再吸収において働くトランスポーターのURAT1が先天的に欠損している「腎性低尿酸血症」である。多くは腎性低尿酸血症であり、尿路結石を起こしやすく、また運動後に急性腎不全を起こすことがあるため注意が必要である3)。
高尿酸血症を放置したその先は…
高尿酸血症の状態が長く続くと、尿酸が結晶化し、全身に悪影響を及ぼす。関節内に沈着すれば痛風関節炎(痛風発作)を起こし、皮下組織や関節に沈着すれば痛風結節となる。腎臓に沈着すれば痛風腎となり、悪化すれば腎不全に至り人工透析が必要になることもある。そして尿路に沈着すれば尿路結石を引き起こす。
こうした尿酸塩沈着症に加え、高尿酸血症には高血圧や糖尿病、脂質異常症、肥満などの生活習慣病や慢性腎臓病(CKD)を合併しやすいことも知られている。これらはいずれも動脈硬化を進行させ、心血管疾患や脳血管障害などを起こしやすくして生命予後に影響する。実際に、高尿酸血症・痛風患者を対象としたわれわれの死因調査において、虚血性心疾患や脳血管障害、腎不全が多いことがわかっている。その要因の1つとして、血清尿酸値が高いまま放置していると、血管の内皮細胞に取り込まれる尿酸量が増え、アポトーシスをきたして動脈硬化を進展させると考えられる。また、腎臓の糸球体も血管の塊であるため、同様の要因で糸球体の硬化を引き起こす。
尿酸値低下の最大のターゲットは「肥満」
われわれの施設の人間ドックのデータをもとに高尿酸血症の人を分析すると、尿酸のみが高値でほかに異常がみられない患者は2割ほどであり、残りの約8割には何らかの合併症がみられた。先述したとおり、高血圧、糖尿病、 脂質異常症、肥満、腎障害、尿路結石、腎石灰化などである。そのなかで特に尿酸と深く関係があり、生活習慣の指導などで改善しやすいのが「肥満」である。肥満は血清尿酸値と正の相関関係にあり、体重減少に伴い血清尿酸値が低下することがわかっている。
肥満を有する患者では、まずは肥満を助長するような生活習慣を見直す指導をすることが有用である。すなわち、食生活の改善と運動不足の解消である。食生活では、過食をしていないか、高カロリー食や動物性脂肪の多い食品へ偏っていないかなどを確認し、バランスのよい食事への改善を促す。運動については、激しい無酸素運動はかえって尿酸の産生を亢進するため、ウォーキングや軽いジョギングなどの有酸素運動が適している。
血清尿酸値低下のための生活指導としては、飲酒制限が有用である。アルコールはそれ自体が高カロリーであるうえ、尿酸の産生を促進する作用と排泄を低下させる作用を併せもつ。1日ビール500mL、日本酒1合程度の適量を守ったうえで、週2日は休肝日を設けるとよい。また、果糖(フルクトース)の摂り過ぎにより血清尿酸値が上昇することがわかっており、果糖を多く含む飲料水やお菓子にも注意が必要である。
その他に、尿量が増えれば尿酸の排泄が増えることから、水分を多めに摂ることも推奨される。1日2Lの尿量を確保するとよいとされ、水分は食事からも摂取されるため、飲水量としては1.5L以上が望ましい。さらに、尿をアルカリ性に近づけると尿中に尿酸が溶けやすくなることが知られており、尿をアルカリ化するとされる海藻や野菜を多く摂ると尿路結石の予防になる。
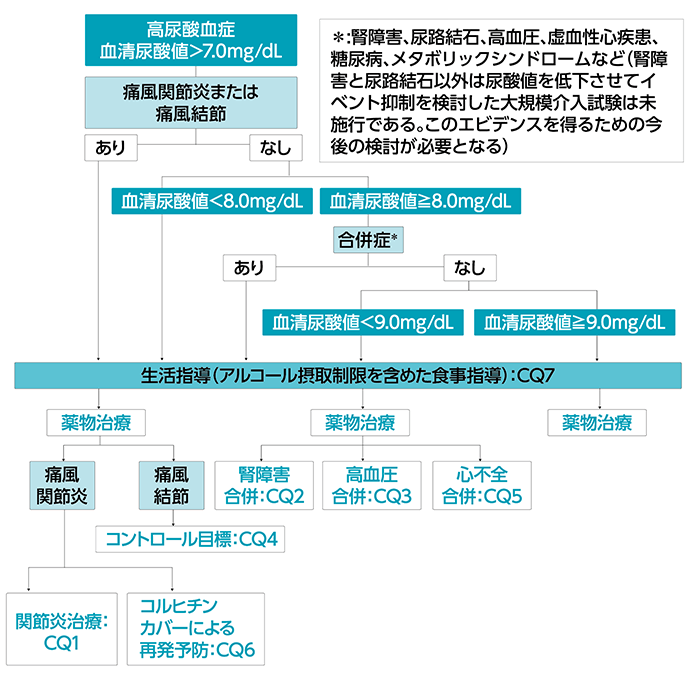
図
高尿酸血症・痛風の治療アルゴリズム
文献1)より引用
治療薬の選択肢は広がっている
一方で、プリン体の供給源は約8割が内因性といわれている。「高尿酸血症・痛風の治療ガイドライン第3版」 の治療アルゴリズムでは、血清尿酸値が8.0mg/dLを超え合併症のある場合、また9.0mg/dLを超える場合には薬物療法を推奨しており、血清尿酸値6.0mg/dL以下に維持するのが望ましい(図)1)。治療薬には尿酸生成抑制薬、尿酸排泄促進薬があり、また近年、日本発の新薬が相次いで上市されており、治療選択肢の広がりとともに研究も進展している。
References
1) 日本痛風・尿酸核酸学会ガイドライン改訂委員会(編).高尿酸血症・ 痛風の治療ガイドライン第 3 版.東京:診断と治療社;2018.
2) Ichida K, Matsuo H, Takada T, et al. Decreased extra-renal urate excretion is a common cause of hyperuricemia. Nat Commun.
2012; 3: 764.
3) 日本痛風・尿酸核酸学会(監).腎性低尿酸血症診療ガイドライン 第1版.大阪:メディカルレビュー社;2017.





